Los filtros para ventilación proporcionan una barrera efectiva que previene la contaminación cruzada entre pacientes, circuitos de ventilación, equipos respiratorios y anestésicos, y el entorno clínico. Su uso es ampliamente reconocido como beneficioso y está recomendado por varias Asociaciones de Anestesia¹. Se utilizan ampliamente en todo el hospital, particularmente en quirófanos, cuidados críticos, unidades de función pulmonar y unidades de atención respiratoria.
Los intercambiadores de calor y humedad (HMEs) minimizan la pérdida de gases espirados por el paciente. Cuando se combinan con un filtro (Filtro Intercambiador de Calor y Humedad, HMEF), también se reduce el riesgo de contaminación cruzada en el entorno clínico.
Páginas relacionadas
- Filtración y Humidificación
- Filtros de ventilación
- HME y HMEF
- Glosario
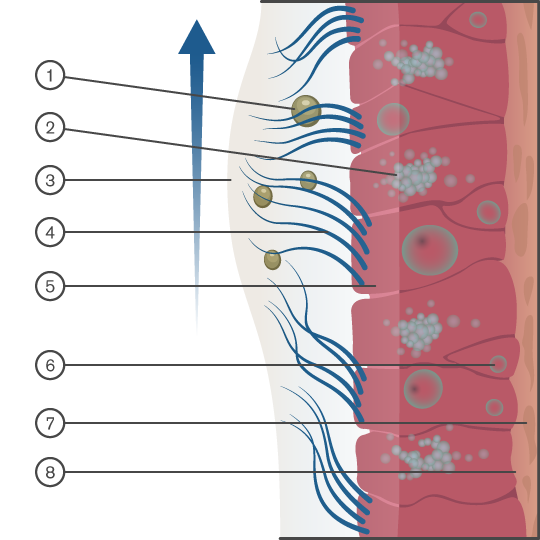
Movimiento del moco hacia la faringe
Las vías respiratorias superiores también ayudan a conservar calor y humedad, que de otro modo se perderían durante la respiración normal. El gas que sale de los pulmones durante la espiración estará a la temperatura corporal (37°C) y tendrá una Humedad Absoluta (HA) de 44 mg/l H2O y una Humedad Relativa (HR) del 100%. A medida que el paciente exhala, el calor y la humedad son retenidos por las vías respiratorias superiores y luego transferidos al gas inspirado, que normalmente es más frío y seco, dependiendo de las condiciones ambientales. La gran superficie de las vías respiratorias superiores las hace particularmente eficientes. Esto ayuda a minimizar cualquier efecto secundario potencial asociado con a inhalación de gases fríos y secos durante un período prolongado.
Esta protección fisiológica natural se omite cuando se inserta un dispositivo de vía aérea artificial, como un tubo traqueal, una vía aérea supraglótica o un tubo de traqueostomía. Esto significa que la fuente de gas tiene una ruta directa hacia los pulmones, que son delicados y sensibles, lo que puede resultar en un mayor riesgo de infección y posible contaminación microbiana cruzada.
También puede resultar en el enfriamiento y secado de las vías respiratorias como resultado de la inhalación prolongada de gases médicos fríos y secos. El aire ambiente normalmente tendría una temperatura de aproximadamente 23°C con una HR del 60% y una HA de 21 mg/l. Los gases médicos normalmente tendrían una temperatura de 10-15°C con una HR de 0-2% y una HA de 0,5 mg/l, lo que aumentaría aún más el riesgo. Esto puede llevar a un daño en los cilios, moco más espeso, costras de moco que aumentan el riesgo de oclusión del tubo, mayor riesgo de infección, atelectasia y un aumento de los costos debido a una estancia hospitalaria prolongada.
Clave del diagrama: 1. Partículas. 2. Célula mucosa. 3. Capa de moco. 4. Cilios. 5. Célula epitelial columnar ciliada. 6. Célula madre. 7. Lámina propia. 8. Membrana basal.
Entorno clínico
Infección
Protección del paciente
Los pacientes gravemente enfermos con inmunidad reducida tienen comúnmente un mayor riesgo de infecciones. Estas infecciones nosocomiales resultan en un aumento de la morbilidad y potencial mortalidad, además de tener un impacto significativo en el costo del tratamiento del paciente debido a la prolongación de la estancia hospitalaria. El uso estratégico de un filtro respiratorio eficiente y adecuadamente validado proporciona una barrera efectiva entre el paciente, los sistemas respiratorios y el equipo respiratorio, lo que reduce el riesgo de contaminación cruzada.
Contaminación cruzada
Protección del sistema respiratorio
Aquellos pacientes que requieren una vía aérea artificial ven su protección fisiológica natural anulada. Esto incrementa el riesgo de infección y contaminación cruzada entre los pacientes y el equipo médico. Se ha reportado y documentado la contaminación cruzada de pacientes a través de un sistema anestésico2. Las áreas de preocupación respecto a las infecciones incluyen Hepatitis C, Mycobacterium tuberculosis, sangre en esputo, SARS y otros coronavirus similares.
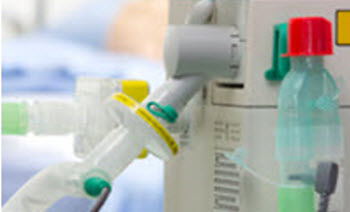
Protección del equipo respiratorio y del entorno clínico
Protección del equipo
El uso de filtros respiratorios apropiados y eficaces puede proporcionar protección a equipos delicados y costosos, ayudando a preservar su funcionalidad, reducir los costos operativos y disminuir la posible contaminación cruzada.
Eficiencia comprobada
Cada vez más, la única forma en que un clínico puede determinar la eficiencia y efectividad del desempeño de un filtro respiratorio, HME y HMEF es a través de protocolos de prueba estándar y sus resultados. Garantizar que los datos sean clínicamente relevantes, actualizados y reflejen el producto que el cliente está utilizando es fundamental.
Nuestra gama de filtros respiratorios y HMEFs han sido probados de forma independiente y se ha demostrado que son altamente eficientes en la prevención del paso de bacterias y virus. Estas pruebas proporcionan información clínicamente relevante que permite tomar decisiones basadas en evidencia sobre el producto más adecuado para cumplir con sus requisitos clínicos.
Pruebas microbiológicas
Todos nuestros filtros son probados en instalaciones especializadas de microbiología frente a desafíos bacterianos y virales clínicamente relevantes. Esto normalmente se realiza en una instalación de prueba independiente que desarrolla protocolos específicos para simular los tipos de desafíos que un filtro podría enfrentar en un entorno clínico.
Se elige una partícula de desafío para simular el tamaño de las bacterias y virus que ocurren comúnmente. Cada filtro e HMEF de Intersurgical es probado y su desempeño verificado de esta manera.
Se realizan pruebas clínicamente relevantes en todos los productos utilizando Bacillus subtilis (1.0 µm x 0.7 µm) y bacteriófago Ø174 (0.027 µm).
Virus infecciosos potenciales [Tamaños de partículas en micrones (µ)]

1. Colifago T1 [0.017μ]
2. Colifago MS-2 [0.02μ]
3. Hepatitis C [0.03μ]
4. Adenovirus [0.07μ]
5. VIH [0.11μ]
6. Ortomixovirus [0.1μ]
7. Citomegalovirus (CMV) [0.1μ]
8. Mycobacterium tuberculosis [0.3μ x 1.0μ tamaño más pequeño]
9. Serratia marcescens [0.45μ]
10. Pseudomonas aeruginosa [0.5μ]
11. Brevundimonas diminuta [0.3μ]
12. Staphylococcus aureus [1.0μ]
13. Bacillus subtilis [1.0μ x 0.7μ]
El nivel de penetración del desafío determina la eficiencia. Esta eficiencia se informa como un porcentaje basado en esta penetración en comparación con el desafío.
| Número de organismos que desafían el filtro | Número de organismos que pasan a través del filtro | Eficiencia del filtro |
| 100,000 | 1000 | 99% |
| 100 | 99.9% | |
| 10 | 99.99% | |
| 1 | 99.999% |
El desafío presentado en el protocolo de prueba viral (bacteriófago φ174, 0.027 μm) será al menos tan severo como el planteado por el Coronavirus (COVID-19). Declaraciones de desempeño están disponibles a solicitud para productos individuales.
El brote de COVID-19 ha afectado a la mayoría de los países y tristemente ha causado miles de muertes a nivel mundial.
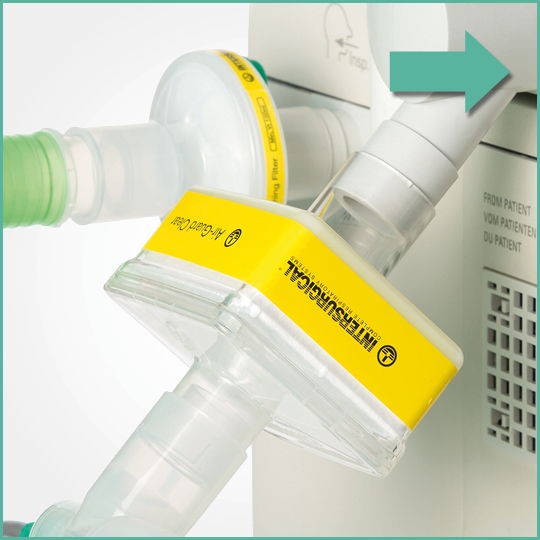
La gama de filtros respiratorios y HEMF de Intersurgical ha sido probada de forma independiente y se ha demostrado que son altamente eficientes en prevenir el paso de bacterias y virus en el entorno sanitario.

Todos los productos que tienen filtro han sido probados de acuerdo con los requisitos de la norma ISO 23328-2003.

Basado en el tamaño y la forma del coronavirus COVID-19 (0.05-0.1 micrones) y en los datos de pruebas virales más rigurosos archivados, que utilizan una partícula de desafío de 0.027 micrones, se puede confirmar que la gama de productos de Intersurgical proporcionará al menos el mismo nivel de protección contra el COVID-19 como se ha informado en las pruebas microbiológicas independientes. Copias disponibles a solicitud.
Codificación por color para facilitar la selección
Nuestra gama de filtros respiratorios, Intercambiadores de Calor y Humedad (HMEs) y Filtros de Intercambio de Calor y Humedad (HMEFs) están codificados por color para facilitar su identificación y asegurar que se utilice el filtro/HME correcto, minimizando cualquier riesgo potencial para el paciente.
Referencia 1: Asociación de Anestesistas de Gran Bretaña e Irlanda 1996. Sociedad Danesa de Anestesistas 1998. Sociedad Francesa de Anestesistas 1998.
Referencia 2: Chant K, Kociuba K, Munro R, et al. Investigación sobre la posible transmisión de hepatitis C de paciente a paciente en un hospital. NSW Public Health Bull 1994; 5:47-51.